의료 감수: 박석민 한의사 (대표원장)
1형 당뇨 자가항체가 병리적 원인이 되는 자가면역질환입니다
👨⚕️목차

1형 당뇨 (Type 1 diabetes, T1D)는 환자의 혈액에서는 islet cell cytoplasm에 반응하는 자가항체(autoantibodies)가 발견되는 자가면역질환입니다.
islet은 작은 섬이란 뜻으로 islet cell 소도 세포라고 번역합니다.
췌장의 소도는 4종류의 세포로 구성됩니다.
인슐린을 분비하는 β 세포
글루카곤을 분비하는 α 세포
소마토 스타틴을 분비하는 δ 세포
췌장 폴리펩타이드를 분비하는 PP 세포가 그것입니다.
T1D는 β 세포 내부의 자가항원에 대한 면역반응이 일어나세포가 파괴되면서 인슐린이 부족해지는 질환입니다.
보통 진단되기 5년 전부터 자가항체가 발견되고
서서히 췌장세포가 파괴되다가
진단된 시점에서 β 세포는 정상의 20% 정도만 남아 있게 됩니다.
T1D 환자에게 발견되는 자가항체 (ICA)에는
주로 베타세포 내에 존재하는 단백질을 타깃으로 합니다.
대표적인 단백질로
Gutamic Acid Decarboxylase 65 (GAD65)
Insulinoma-antigen 2 (IA-2)
Zinc cation efflux transporter ZnT8 (ZnT8)입니다.
대략 90% 이상의 환자들에게서 한 가지 이상이 확인되고
이 항체들은 진단 이외에도
질병의 예측과 자연경과를 판단할 수 있는 근거가 됩니다.
다른 자가면역질환과 달린 T1D에서는 T cell의 활성과 이로 인한 염증성 사이토카인은 중요하게 작용하지 않는 경우가 많습니다.
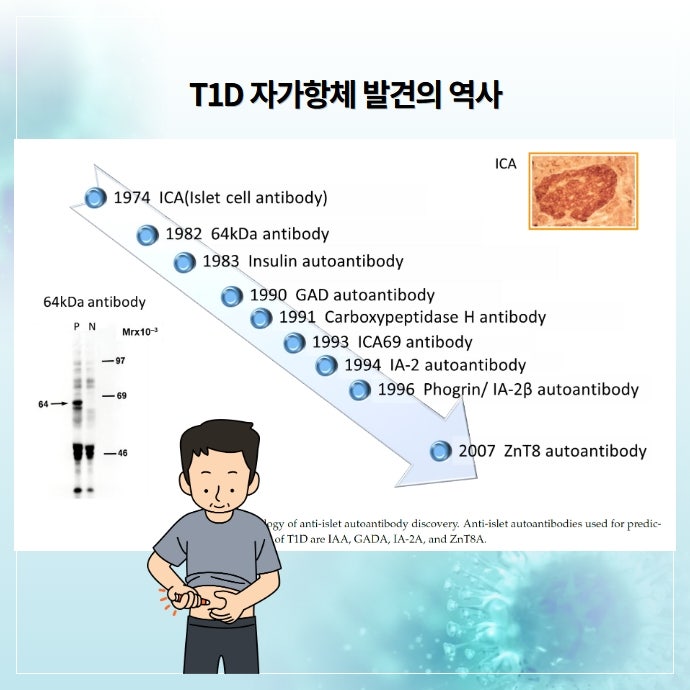
1974년 ICA가 확인된 이후로
1990년 GAD,
1994년 IA-2,
2007년 ZnT8에 대한 자가항체가 확인되어 진단에 사용되고 있습니다.

가장 많이 발견되는 핵심 autoantibodies는 위 표와 같습니다.
Anti-GAD Ab : 1형 당뇨 환자의 70%에서 발견
Anti-IA2 : 60%
Anti-islet cell : 80%
Anti-ZnT8 : 80%
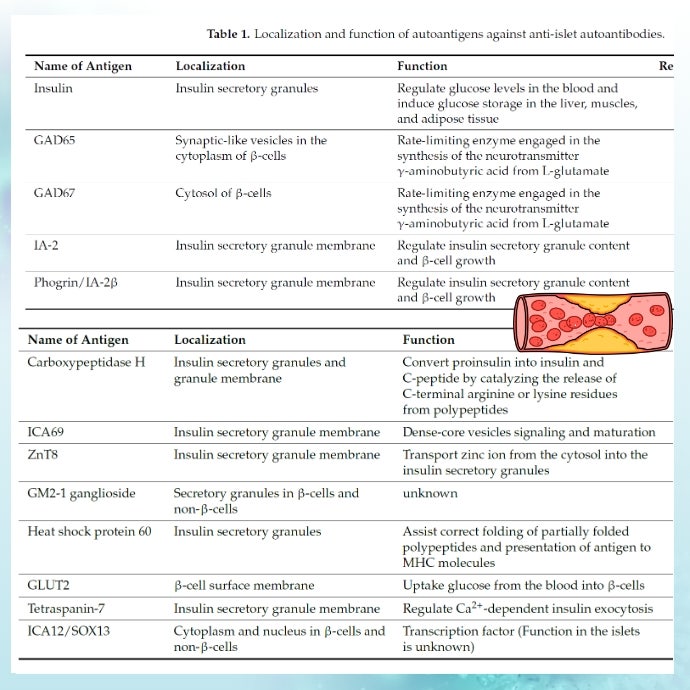
그 외에도 T1D 환자의 혈청에는 GAD67, Progrin, ICA69, GM2-1 ganglioside, Heat shock protein 60, GLUT2, tetrapanin-7, ICA12 등에 대한 자가항체도 존재하여 다양한 병리적 문제를 야기할 수 있습니다.
이 단백질 중 GAD65는 신경계에도 많이 발현되어 있습니다.
췌장 베타세포 문제로 시작된 GAD65에 대한 항체 생성은
중추신경계의 신경 손상으로 이어질 수 있고
실제 1형 당뇨 환자의 40% 이상에서 두통 등의 신경학적 증상이 나타나게 됩니다.
자세한 내용은 다음 글을 참고해 주세요
1형 당뇨의 면역학적 접근
Ludvigsson J, Faresjo M, Hjorth M, Axelsson S, Cheramy M, Forsander G, Ivarsson S, Johansson C, Nilsson NO, Aman J, Ortqvist E, Zerhouni P, Cases R. GAD treatment and insulin secretion in recent-onset type 1 diabetes. N Engl J Med 2008; 359: 1909 -1920.
1차 예방(primary prevention) : 자가항체가 생성되기 이전에 T1D 환자의 가족 중 위험군을 선별하여 선제적 치료를 해볼 기회가 있습니다.
2차 예방(Secondary prevention) : T1D 환자의 가족 진척 중 고위험인 사람에게 자가항체가 생성되었다는 것을 확인한다면 2차 예방적 치료를 진행해 볼 수 있습니다. 기존의 연구에 의하면 3가지 이상의 자가항체가 생성되었다고 하더라도, 혈당 조절이 안되는 시점까지느 보통 5년이 걸리기 때문에, 이 단계에서 베타세포의 염증과 손상이 미미하다면 면역관용 유도(immune tolerance induction)를목표로 예방적 치료를 해볼 기회가 있습니다.
3차 예방 : T1D로 진단되었다면 이 시점에서 면역억제 치료를 통해 Treg를 증가시켜 T 세포의 활성을 억제할 수 있다면 베타세포 파괴의 진행을 억제할 수 있고, 저용량의 인슐린으로 관리할 기회가 있습니다.
T1D는 혈당관리를 통해 합병을 막는 것이 가장 중요한 치료 목표입니다. 하지만 자가면역성 염증은 다른 AD로 이어질 수 있고, 일부 항체는 다른 기관에도 염증을 유발하여 당뇨와 관련 없는 증상을 만들어낼 수 있습니다.
혈당 조절 이외에 면역관리를 통해 진행을 억제할 수 있도록 생활관리와 면역치료가 필요할 수 있으며, 바로 위에서 알아본 바와 같이 치료와 관리 시기는 빠를수록 효과적일 수 있습니다. 사실 1차 예방적 개입은 현실적으로 시작하기 어렵고, 2차 예방부터는 적극적인 치료를 원하시는 경우 충분히 시작해 볼 수 있습니다.
즉 가족 중 한 명에게 T1D가 발생한 경우, 직계 가족 중 혈액검사에서 autoantibodies가 발견되었다면, 증상이 발현되기 전이라고 하더라도 면역관용을 유도할 수 있는 치료와 생활관리를 통해 항체 농도를 줄일 수 있다면 실제 T1D로의 진행을 예방하거나 억제할 수 있겠습니다.
물론 T1D로 진단되고 바로 면역치료를 시작하는 것도 매우 중요할 수 있습니다.
그 과정에 이레한의원이 함께 하겠습니다.
자주 묻는 질문
Q1. 1형 당뇨의 자가항체는 어떤 역할을 하나요?
A1. 1형 당뇨는 췌장 베타세포에 대한 자가항체(anti-GAD, anti-IA2, anti-insulin, anti-ZnT8)가 베타세포를 파괴하여 인슐린 분비가 불가능해지는 자가면역질환입니다. 증상이 나타나기 수년 전부터 항체가 검출됩니다.
Q2. 1형 당뇨가 다른 자가면역질환과 동반될 수 있나요?
A2. 네. 하시모토 갑상선염(약 20%), 셀리악병(약 5–10%), 쇼그렌증후군, 백반증 등이 동반될 수 있습니다. 1형 당뇨 진단 시 갑상선 기능과 셀리악 항체를 함께 확인하는 것이 권장됩니다.
Q3. 자가항체 검사로 1형 당뇨를 예측할 수 있나요?
A3. 가족력이 있는 경우 자가항체 선별 검사로 발병 전에 고위험군을 식별할 수 있습니다. 2개 이상의 항체가 양성이면 5년 내 발병 확률이 매우 높아, 면역 조절로 발병을 지연시키는 임상 연구가 진행 중입니다.