의료 감수: 박석민 한의사 (대표원장)
만성 두드러기와 자가면역질환
👨⚕️
두드러기는 혈관부종과 팽진이 나타나면서 가려움증, 작열감이 동반되는 증상으로, 전체 인구의 20% 정도가 일생 한번 이상 경험하는 매우 흔한 질환입니다.
- 급성 두드러기
6주 미만의 경과를 보이며
식품, 약물, 감염 등에 의해서 일시적으로 발생하며 원인이 제거되면 서서히 호전됩니다
- 만성 두드러기 (Chronic urticaria, CU)
6주 이상 거의 매일 나타나는 경과를 보이며
악화와 호전을 반복하며 경과를 예측하기 어려운 특징이 있습니다.
만성 두드러기에는
자발성 두드러기
피부 묘기증
지연형 압박 두드러기
접촉성 두드러기
한랭 두드러기
열 접촉성 두드러기
콜린성 두드러기
약물 두드러기
운동 유발성 두드러기 등이 있습니다.

만성 두드러기는 보고에 따라서 0.5 - 5%의 유병율을 나타냅니다.
주로 20 - 40대에 많이 발생하며
여성이 남성보다 2배 정도 많은 유병율을 보입니다.

유병기간은 보통 1- 5년이며
2004년 한 연구에 의하면 1년 이내에 호전되는 경우는 약 80% 였지만, 5년 이상 지속되는 경우도 11%에 달했습니다.
우리나라에서 나온 641명의 만성두드러기 환자에 대한 통계에 의하면 평균 유병 기간은 3.76년이라고 합니다.
국내의 다른 연구에 의하면 만성 두드러기의 악화 요인으로
신체적 피로감 (51.3%)
식품 (42.0%)
정신적 스트레스 (41.5%)
알콜 (27.7%)
압박 (21.9%)
한랭 접촉 (23.2%) 등이 있다고 보고하고 있습니다.

만성 두드러기 (CU) 는 알레르기 질환, 자가면역질환, 갑상선질환과 관련이 높다고 알려져 있습니다.
국내의 한 보고에 의하면 CU 환자의 23.5% - 63.6%가 과거에 다른 알러지 질환이 있었다고 하며, 그 중 알러지 비염이 가장 흔한 관련질환이었습니다.
미국의 자료에 의하면 CU 환자 중 47.9%가 알러지비염을, 21.2%가 천식을, 18.5%가 기타 알러지 질환이 있었다고 합니다.
CU 환자의 24% - 44.3%에서 갑상선에 대한 자가항체가 발견되고 있고
갑상선기능 저하증은 9.8% (자가면역질환인 그레이브스 병)
갑상선기능 항진증은 2.6% (자가면역질환인 하시모토 병) 의 환자가 경험하는데,
이는 정상인의 2배가 넘는 유병율 입니다.
자가면역성 갑상선 질환 이외에도
류마티스 관절염
쇼그렌증후군
루푸스
염증성 장질환
1형 당뇨와 같은 다른 자가면역질환도 관련이 큰것으로 알려지고 있습니다.
(이는 STAT4등의 특정 유전자가 관여한 결과입니다)

전체 만성 두드러기 환자의 30 - 50%가 쇼그렌증후군 루푸스 등의 자가면역질환에 의한 것으로 추정되고 있습니다.
2012년도에, 12,778명의 CU 환자를 평균 10년 동안 관찰해보면서
자가면역질환이 어느정도로 발생하는지 관찰해본 연구가 있었습니다.
그 결과를 요약해 보면 아래 표와 같습니다.
CU 환자가 갑상선기능저하증에 걸릴 확률이 일반인에 비해서 17.3배 높고
여성이면 23.1배로 더 높고, 남성은 7.6배 높다고 해석하면 크게 틀리지는 않습니다.
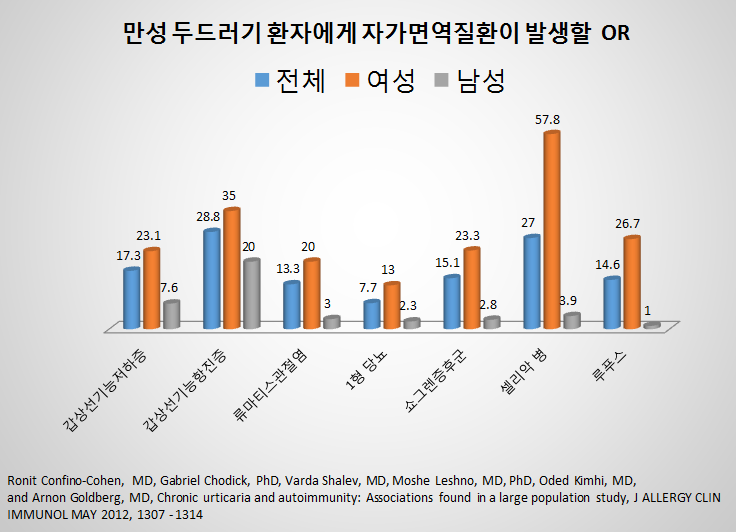
여성의 경우에 국한해서 보면
만성 두드러기가 있는 사람이 향 후 10년 안에
갑상선기능항진증에 결릴 위험은 정상인에 비해서 35배
류마티스 관절염이 나타날 위험은 20배
1형 당뇨가 나타날 확률이 13배
쇼그렌증후군이 나타날 확률은 28.3배
셀리악 병이 나타날 확률은 57,8배
루푸스가 나타날 확률은 26.8배 높게 조사되었습니다.
남성의 경우는 갑상선 질환을 제외하면 비교적 낮은 발생률을 보이는 차이가 있었습니다.
CU 환자들에게 자가면역질환이 나타나는 시기에 대한 다른 통계가 한가지 더 있었습니다.
대략 12 - 20%의 환자에게서는 자가면역질환이 먼저 나타나고, 두드러기가 나중에 나타났던 반면
80 - 88%의 환자에게서는 두드러기가 나타나고 난 이후 10년 안에 자가면역질환이 발생하였습니다.
이 논문은 CU와 자가면역질환의 관련성을 살펴본 첫 번째 연구였습니다.
저자들은 논문의 맨 뒷 부분에 아래와 같은 코멘트를 남깁니다.

만성 두드러기(CU)는 자가면역질환의 한 종류일 가능성이 있다.
참고 문헌
예영민외, 만성 두드러기의 진단과 치료, AARD 3(1):3-14 January 2015
Zuberbier T, Aberer W, Asero R, Bindslev-Jensen C, Brzoza Z, Canonica GW, et al. The EAACI/GA(2) LEN/EDF/WAO guideline for the definition, classification, diagnosis, and management of urticaria: the 2013 revision and update. Allergy 2014;69:868-87.
Bernstein JA, Lang DM, Khan DA, Craig T, Dreyfus D, Hsieh F, et al. The diagnosis and management of acute and chronic urticaria: 2014 update. J Allergy Clin Immunol 2014;133:1270-7
Ye YM, Park JW, Kim SH, Choi JH, Hur GY, Lee HY, et al. Clinical evaluation of the computerized chronic urticaria-specific quality of life questionnaire in Korean patients with chronic urticaria. Clin Exp Dermatol 2012; 37:722-8.
Kim S, Baek S, Shin B, Yoon SY, Park SY, Lee T, et al. Influence of initial treatment modality on long-term control of chronic idiopathic urticaria. PLoS One 2013;8:e69345.
Ronit Confino-Cohen, MD, Gabriel Chodick, PhD, Varda Shalev, MD, Moshe Leshno, MD, PhD, Oded Kimhi, MD,
and Arnon Goldberg, MD, Chronic urticaria and autoimmunity: Associations found in a large population study, J ALLERGY CLIN IMMUNOL MAY 2012, 1307 - 1314.